

A:差很多!一般咳嗽可能只是感冒或過敏,但肺結核是由結核桿菌 (Mycobacterium tuberculosis) 引起的慢性傳染病。症狀除了咳嗽,還可能有咳血、夜間盜汗、體重減輕。若不治療,會持續惡化並傳染給他人。
👉詳細比較【肺結核 vs 感冒 vs 過敏性咳嗽】

A:不一定。大約 80–90% 的感染者一生都維持「潛伏感染」狀態,不會發病
A:不會! 潛伏結核感染者體內雖然有細菌,但沒有症狀,也不會排菌傳染他人。至於接觸肺結核患者,並不是一定會被感染,必須在 密閉空間長時間接觸 才有較高風險。一般短暫接觸(例如同堂課幾十分鐘或短暫交談)通常不會感染。公衛上常以 累積接觸 8 小時以上 作為風險參考指標,若超過這個時間,尤其在通風不良環境,就需要特別注意。(校園匡列標準:共同居住者、在密閉空間單日接觸累計達 8 小時以上,或累積接觸達 40 小時以上者)
A:常見檢查方式有:
胸部 X 光:可看到肺部是否有病灶。
痰液檢驗:找出結核菌,最具確診價值。
皮膚或血液測試:如 TST (結核菌素試驗) 或 IGRA。
A:治療通常需要 至少 6 個月 的抗結核藥物組合療程。必須規律服藥,不能中斷,否則容易產生抗藥性,變成「耐藥性結核」,治療更困難。
A:通常在接受治療 2–3 週後,傳染力會大幅下降。醫師會依檢驗結果判斷是否安全返校。
📢 提醒你:肺結核不是小咳嗽,規律治療與防護很重要!
A:因為結核菌容易產生抗藥性。常用的組合包括 Isoniazid、Rifampin、Ethambutol、Pyrazinamide。多藥並用能降低耐藥風險,確保療效。
A:指結核菌對至少 Isoniazid 與 Rifampin 兩種主要藥物產生抗藥性。治療時間更長,藥物副作用也更大,是全球公共衛生的挑戰。
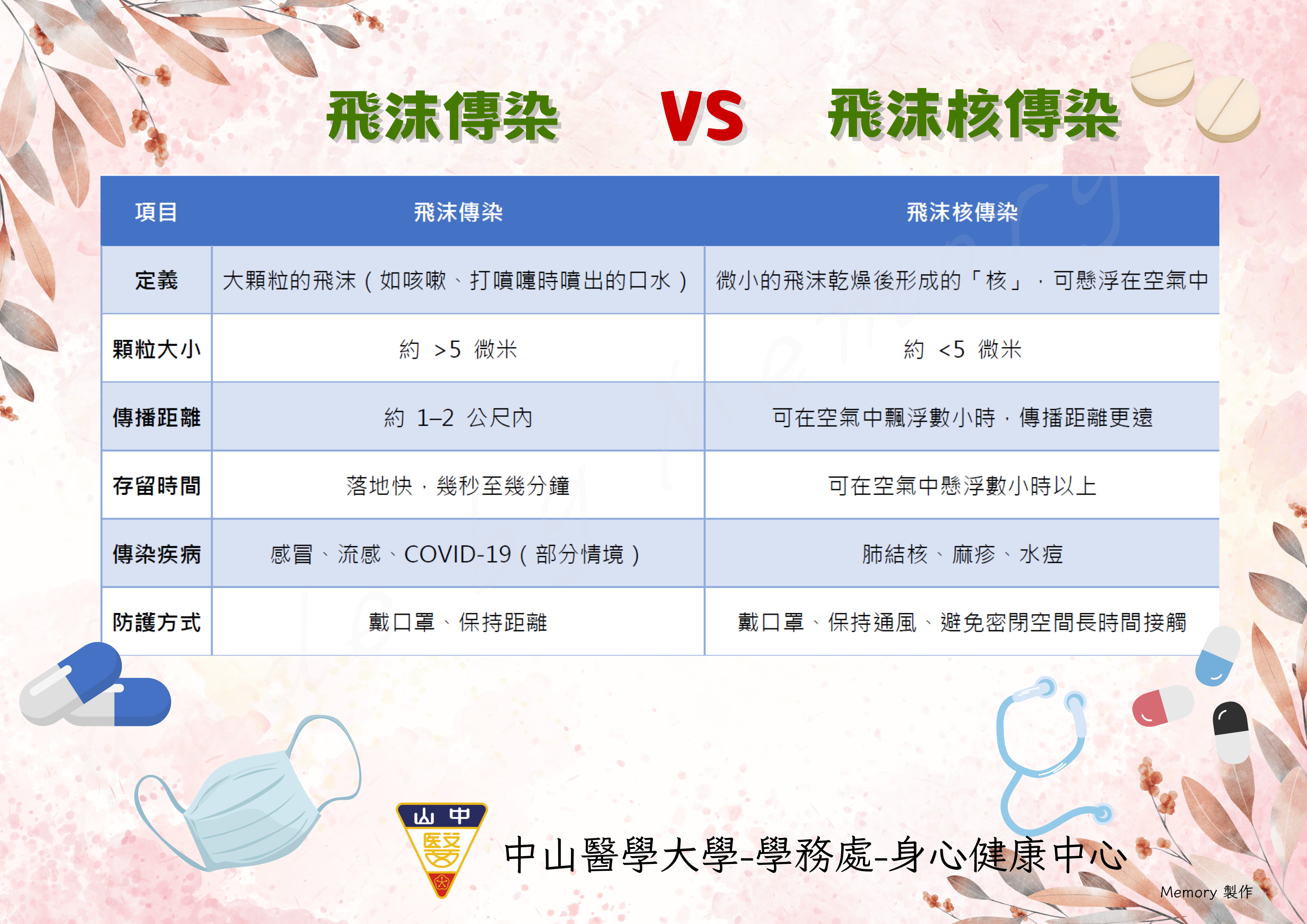
A:主要透過 空氣中的飛沫核 (droplet nuclei) 傳播。患者咳嗽、打噴嚏時,細小顆粒可在空氣中懸浮數小時,被他人吸入後感染。
A:
免疫力低下者(HIV 感染、癌症治療患者)
慢性病患者(糖尿病、腎病)
長期密閉群居者(宿舍、監獄、醫院)
吸菸或營養不良者
A:
臨床症狀相似,但 NTM 感染通常不具傳染性。
治療方式不同,NTM 需依菌種選擇抗生素。
鑑別診斷需靠痰液培養與分子檢測。
A:不建議!抗結核藥物可能影響肝臟功能,喝酒會增加肝毒性風險。熬夜則會降低免疫力,延緩康復。
